�����������۵�anca�����Ѫ����һ��
�ΰ��� �η��� ���пƼ���ѧͬ��ҽѧԺ����Э��ҽԺ���ڿ�
����ժҪ�������ص�
���Ի��ߣ�53�꣬������Ͽ�Ѫ2�£����ּ�������2������Ժ��
�ֲ�ʷ��Ϣ����������2��ǰ����������ʼ���ֿ��Կ�̵��̵�д�����ɫѪ˿��2-3��/�죬���ɲ����ҹ�����ࡢ4-5��/����������ĭ���ӣ�δ�����ӡ�2��ǰ�Ծ�̵��Ѫ˿���ࡢ5-6��/�죬ż����ȡ��������ɣ������������������١�Ƥ��ؽ�ʹ���ѷ�����ʹ��Ѫ�㡢�����½����ڸɡ��۸��Ȳ��ʣ�������ҽԺ��Ѫ���棺Ѫ�쵰��96g/L����ϸ��2.94��10^12/L��C-��Ӧ����58.70mg/L��������Ѫ����580umol/L������32.7g/L���棺��3+����DZѪ2+���β�CT��ʾ���β���֢����Ͽ��ǣ������ܲ�ȫ���ж�ƶѪ���β���Ⱦ���͵���Ѫ֢�ȣ�סԺ�ڼ�����ü�߶�Ѫ��øֹѪ��ͷ����ि���Ⱦ���ڷ������������ˮ�����ҵ�ҩ�����ƣ��Ծ����Կ�̵���ɲ�������Ժ�ת��������Ϊ���һ��������ס�ҿƣ���������������һ�㣬ʳ�����ѣ���ʧ�ߣ�С�����ϣ�����������������ԣ�����δ�����Ա仯��
����ʷ��Ϣ�����ϸ�Ѫѹ�����IJ�������ʷ�������ҸΡ����εȴ�Ⱦ��ʷ���������ˡ�����ʷ������ҩ�ʳ�����ʷ��
����ʷ��Ϣ��ְԱ��������������ˮ�Ӵ�ʷ���������̡�����ʷ��
����ʷ��Ϣ���ѻ飬��ż�������ã�����һ�ӡ�
����ʷ��Ϣ����ĸ���ֵܽ�������ȷ��Ѫѹ���������ಡ�����������Լ���ʷ��
��Ժ���壺����:36.6����������20��/�֣�������86��/�֣�Ѫѹ��165/85mmHg������172cm������95kg��BMI 32.11kg/m2��ȫ��dz���ܰͽ�δ�����״���־�壬ƶѪò��dz���ܰͽ�δ�����״������������쳣��˫�ο��ż�����ʪ��������ƽ������ѹʹ������ʹ����Ƣ����δ������˫��֫������ˮ�ס�
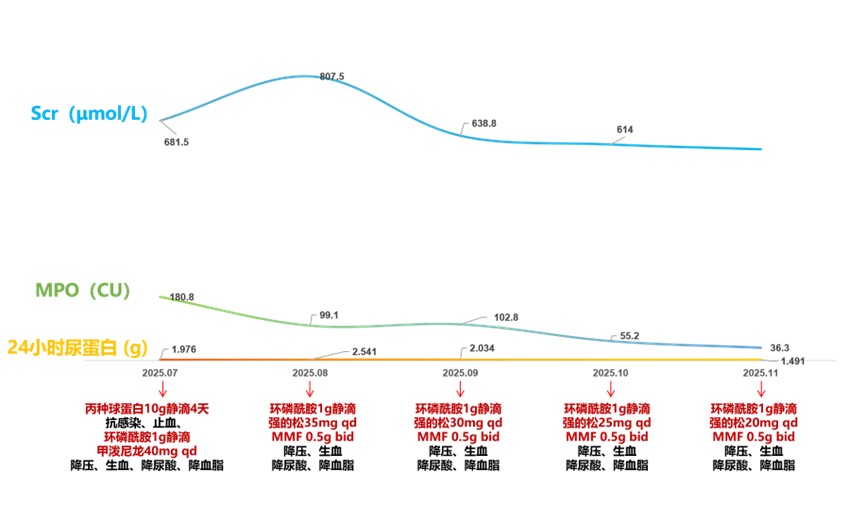
���ξ�������Ժ��������ػ����飺Ѫ�����������ϸ��2.78��10^12/L��Ѫ�쵰��90g/L��C-��Ӧ����38.70mg/L�����������3+����DZѪ3+��24h����Ϊ1.976g������26��+TNI�����ף�34.1g/L������681.5��mol/L������536.7��mol/L���ܵ��̴�6.43mmol/L����������2.52mmol/L�����ܶ�֬�����̴�3.92mmol/L����1.75mmol/L����С���˹���7.70ml/min/(1.73m2)����״������194.0pg/ml����MPO����180.0CU����Ѫ�ǡ�GBM������ȫ�ס�Ѫ/��̶���Ӿ+Ѫ������������״�ٹ��ܡ�Ѫ��������־�����֬øA2���忹�嶨�����ҸΡ����Ρ�÷����HIV�������顢��㳣�桢���DZѪδ�������쳣��
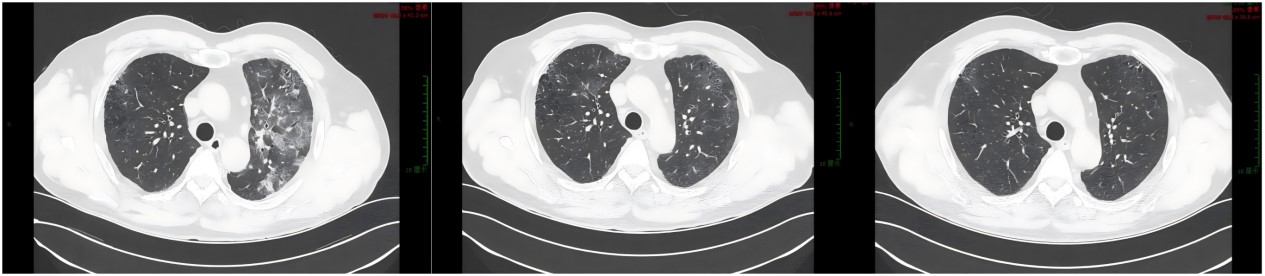
ʮ��ͨ�������ĵ�ͼ��������ɣ�������Χ�ĵ�ͼ���ε�Ƣ�ȳ�����飺���ڽ�ʯ��ƻ�������Ƣ������δ�������쳣�����೬����飺��������С�ֱ�Ϊ��101��51mm��97��51mm��ʵ�ʻ������ȣ�Ƥ���ʷֽ����壬������Ƥ�ʺ�ֱ�Լ11mm��9mm�������ϲ���һ��СԼ14��9mm���������߽��壬�����������������߽��壬�����²�һ��СԼ5��3mm��˫������ϵͳ����룬������ǿ����������������յ��������յһ���ֱ�Լ5mm��6mm����ʾ˫�����ס�˫����ʯ�����೬����飺���������Կ����Ҽ���ٽ������̬���������/��ϣ�˫��Ѫ����ע���Խ��ͣ���С���˹�������������������GFR�ֱ�Լ11.8ml/min��12.4ml/min���β�CT��ʾ��˫����������Ǽ����Բ��䣬�ݸ��ܰͽ����ࣻ˫��������ǻ��Һ���İ���Һ���İ�Ĥ����
��Ժ������Ρ����ʵ�����ʳ������Ⱦ��ֹѪ����ѹ����Ѫ�������ᡢ��Ѫ֬�ȶ�֢���ơ��ų����ɺ���������졣
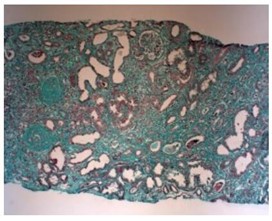
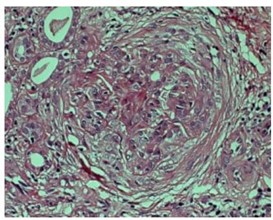
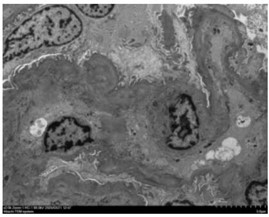
�⾵������ʯ����Ƭ21������ֱ���H&E��PAS��Masson��PASM+HE��PASM+Masson�����Ըչ���Ⱦɫ���������ɼ�9����С��5��С������֧����С������ȷ��Ҷ��3������Ӳ������ëϸѪ���Ⱦ�����ȷ����״�����ұ������ֲ㣻1���ڶ�Ӳ��������ճ������ϸ���ڶ�����������С�Σ�����3��ϸ���ԡ�1����ά�Դ�С���ȵ������壬����2��Ϊ��״ϸ���������壬Ҳ�ɼ���ϸ���ڶ�������1���ڶΡ��Ȼ�����������С������ձ�����ϸ����80����/��С��ϵĤϸ��2����/ϵĤ����ϵĤ�����������ëϸѪ���ȿ��źã�����ȷ��Ӳ������״������ϸ��0-3��/��С����Ϊ������ϸ������������ճ�����ұڽڶ��������ȷֲ㡣PASM+HE��PASM+Masson�����ԡ�С�ܼ������ж����Բ�������ϰ��жȼ��Բ��䣺С����С��ή��������Ĥ����δή��С����Ƥϸ���������ס��������Լ�ϸС���ݱ��ԣ�С���ԣ�25%-50%��С����Ƥϸ��ˢ״Ե���䡢��Ƥϸ����ƽ����ǻ�ڼ��϶��ϸ�����ͣ����������ͣ��������������Ƥϸ����м��������������-�жȰ�Ƭ״������������ά��1-2+����϶�����ϸ��������Ϊ������ϸ�����пɼ�������ϸ����С���Թ���ëϸѪ�����ţ�����Ҳ�ɼ��϶��ϸ��������������Ĥ��ά������ǻ��խ��С�����������䡣���Ըչ���Ⱦɫ���ԡ�
����ӫ�⣺������Ƭ��������ϼ�7����С��3���ʡ���״���ֲ�������Ӳ��������С��������ڶ�ëϸѪ���ȼ�����ϵĤ���ɼ�IgG3��0-1+����IgG4��1-2+����IgM��2-3+����IgA��0-1+����C3��2-3+��������Kappa��0-1+����Lambda��0-1+���ʿ���״������IgG��IgG1��IgG2��C1q��C4��PLA2RȾɫ���ԡ���С�����������Ͳ���ɷֳ�����ʯ����Ƭ����ӫ��Ⱦɫ����С������Kappa��Lambda��δ������ȷ�����������Գ������ɼ���������Kappa��3+����Lambda��2-3+�����Եĵ����͡�
�羵�������羵�¼�1����С��ϵĤϸ����0-3��/ϵĤ������ϵĤ����������ࡣëϸѪ����Ƥϸ���ڶ����������ͣ�ǻ����������ϸ��������Ĥ�ڶ�������δ����ȷ�ֲ㼰������ϵĤ������Ƥ�¡�����Ĥ�ڡ���Ƥ�¾�δ��������ȷ�������ĵ����������������ͻ�ڶ��ںϲ���ë����
����ѧ��ϣ����ݲ���ѧ�ı�����������ٴ����������֧�֣�ANCA���Ѫ���ס�������Ҫ������-�ж����Բ�������ϰ��жȼ��Բ��䣬ͬʱ��ʾ������ϸ�����䣬����ע���������ܡ�24Сʱ������ָ��ı仯���������ٴ�����ϵͳ���ּ�����ѧ���ָ�ꡢѪ/�����߹̶���Ӿ��Ѫ/������������������־��ܰͽ���ȣ���һ�����������̷������ಡ��
��������������
�����ص㣺��Ϊһ����Ϊ���͵ķ����������۵�ANCA�����Ѫ���ײ���������ϵ�������ԣ����̳ʼ����ҽ�չѸ�٣��ٴ�������Ҫ����Ϊ����ϵͳ֢״�������ɲ����ҹ�����ࡢ��ĭ��ȣ��Լ��Կ�Ѫ��ż�����ȡ������Ϊ��Ҫ���ֵĺ���ϵͳ֢״��ר�Ʋ�����ʾѪѹƫ�ߡ����ͳ��أ���ƶѪò��˫�ο��ż�����ʪ������ʵ���Ҽ�����Ѫ�����������ߡ��β����ڼ����Ըı䡢��MPO��������ԡ����ಡ�����ֳ���Ϊ�������γɡ�ëϸѪ���Ȼ����������߸�����������ۺϻ��ߵ��ٴ����֡�ʵ���Ҽ���������ಡ�����֣�������ȷ���ΪANCA�����Ѫ���ף�AAV���е������¶�Ѫ���ף�MPA����
�ڶԸû��ߵ����ι����У������ٴ����ּ�ʵ���Ҽ����������ȷ���Ϊ��������ϸ���������壨ANCA�������Ѫ���ס���ʱ���Ƿ���Ҫ�������ഩ�̻���Ϊ�������⡣����2024�����ȫ�����ಡԤ����֯��KDIGO��ָ�ϣ������������Ѫ���Ļ��ߣ��������������з�������һ�������ߵ��ٴ�֢״��ANCA�����Ѫ����������ҵ���ø3��PR3�������������ø��MPO�������ԣ��Լ̷���Ѫ���Ļ��ɳ̶Ƚϵͣ�ͬʱ�����ھ���ḻ��ҽ�����Ľ������Σ��Ҳ����չѸ�٣���ô�ڿ�ʼ���Ƶ�ͬʱ��Ӧ����ʵʩ��졣������������ٴ�֢״�����κ�ԭ����СѪ���ף�PR3��MPO�����ԣ��������Խ���֤����Ӧ���������졣�ɴ˿ɼ�����������ANCA�����Ѫ�������������У��������ǵõ��㷺�Ͽɵģ����ܹ���ȷ��ϡ����з��ͣ�Ҳ���������������۵ľ��������
���Ƽ����
���ڻ��ߴ��ڷβ���Ⱦ����������Ʒ��棬���ȸ��������10g������ע������4�죬ͬʱ��չ����Ⱦ��ֹѪ���ơ��ڴ�ǰ���£���ϻ��ߵľ���״�������û�������������Ƥ�ʼ��ص��յ����ⷽ��������ͬ��ʵʩ��ѹ����Ѫ���������Լ���Ѫ֬���ơ��ڻ��ߵڶ�����Ժ����ʱ����Ѫ����ˮƽ��һ�����ߣ���ˣ���ԭ�еĻ��������Ӽ������Ʒ��������ϣ�Ϊ�������������������˺�ɼ���Ŀǰ���߾���5���յ��������ƣ���MPO����ˮƽ�����½����β������Ըı������ƹ���������ֱ����ʧ��Ȼ��Ѫ������24Сʱ��ˮƽ���������ͣ�������Ч������������
������Ტ����ϰ
����KDIGOָ�ϣ�����·�����ANCA�����Ѫ���ף������Ʒ���ͨ������Ϊ�����Σ����յ��������ά�����ƽΡ����յ�����Σ�һ����û�������������������������Ƥ�ʼ��ص����Ʒ��������У�����������������ѡ����������������ͯ�������ꡢ��������������������ǰŮ�ԡ�����״�������������ˡ���Ҫ������Ƥ�ʼ���ʹ�ü����Ļ��ߡ������������ߡ�PR3���Ի��ߡ������ڻ�ȡ�����������������ѡ�����������С�䣨��Ѫ������354��mol/L���Ļ��ߣ�������ѡ�û����������յ������ͨ��Ϊ�����£��ڲ��������Ҳ��ѡ�üװ�����/��������������������Ѫ���û���������������������������������𣬿ɿ���ѡ��Ѫ���û������������ڻ��߾����������ޣ�����ѡ����ǻ����������ϼ��ص����Ʒ����������߲��黺���һ�������������������ά������48���£�Ҳ��ѡ���������ʡ��װ����ʡ�������������������ơ�
�û����ѽ���5���Ƴ̵����ƣ�Ȼ������ָ�״��δ��Ԥ�ڣ���Ҫ�ɴ�����4������̽Ѱԭ����һ�������������Ƶ�ʱ��ƫ������Ժǰ2���£������ѳ��ֿ�Ѫ��ҹ��Ƶ�����ࡢ��Һ��ĭ�����֢״��������䷢��ʱ�����磬������δ�Դ��������ӣ��Ӷ���ʧ���Ƶ����ʱ�Ρ����������ͬʱ����������β������ˣ�����������Ԥ������Σ������֮һ������������Ѫ����ˮƽ��300��mol/L������ָ���Ƽ���Ӧ����ʵʩѪ���û������ܾ����������ޣ���������ѡ���˻������� + ���ص����Ʒ����������Ҳ��Ӱ��Ԥ������ء�������������ڸ�Ѫѹ����Ѫ֬��������ȴ�л��Σ���أ�ͬʱ����ƶѪ����״���ټ���ˮƽ���ߵ���������ಡ���������Ըı䣬��Щ����ʾ���߿���ԭ���ʹ����������ಡ��������ˣ���δ���������ƻ���ʱ���辡�翪չ���ƣ�������ѡȡǡ�������Ʒ�����������Σ���أ��������ָ�������
�����
1. Kidney Disease: Improving Global Outcomes (KDIGO) ANCA Vasculitis Work Group. KDIGO 2024 Clinical Practice Guideline for the Management of Antineutrophil Cytoplasmic Antibody (ANCA)-Associated Vasculitis. Kidney Int 2024;105(3S):S71-S116.
2. Chalkia A, Jayne D. ANCA-associated vasculitis-treatment standard. Nephrol Dial Transplant 2024;39(6):944-955.