������������ǻ�������Ƹ�Ĥ�������ظ���
����ժҪ
�����У�49�꣬���ּ����쳣11�꣬���ԡ�����1���ࡱ��������Ժ������11��ǰ����췢�ּ������ߣ�Լ100+umol/L��������ĭ��Ѫѹƫ�ߣ����岻�꣩�����������ഩ�̻����岡�����Ͳ��꣬�������Կڷ���ҩ���ơ�8��ǰ���߲��Ѫ����Լ900+umol/L������2024��1�����и�Ĥ���ֹ����ù����������յ�PD���ƺ�תΪ���ɾӼ�PD���ơ�PD����Ϊ��1.35%�Ƹ�Ĥ��Һ2000mlÿ��4�Σ�ÿ������4h��1.35%�Ƹ�Ĥ��Һ2000mlҹ��������ÿ��1�Σ�ÿ��12h��PD���������ã�����Լ2000-3000mL/d��������-100��-1000mL/d��1��ǰ������������������ֿ��ԡ����ƣ����г��������١�����ʷ���и�Ѫѹ��ʷ11�꣬���Ѫѹ���꣬5��ǰ��ʼ�����ȵ�ƽƬ5mg qd��Ѫѹ���ƿɡ�����ʷ���������������1�ӣ����˼������彡������飺T 36.3�棬P 96��/�֣�BP 155/100mmHg��R 20��/�֣�˫��ߵ�����������κ������壬�ҷκ������ͣ�δ�ż�����ʪ������������������ƽ̹��������ѹʹ������ʹ����Ƣδ������˫��֫�ް�����ˮ�ס�
���ƾ���
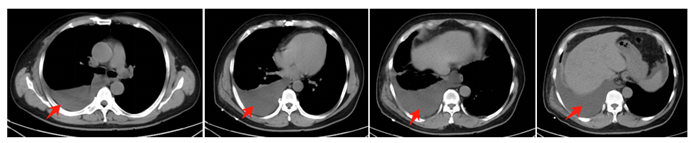
��Ժ���������ʵ���Ҽ�飺�������鱨�棺��5.06mmol/L����129.8mmol/L�����ص�22.06mmol/L������945.1umol/L��������7.00mmol/L����С���˹���7.1ml/min��Ѫ֬9��,�ι�14����鱨�棺���ܶ�֬�����̴�1.13mmol/L����֬����A1 0.99g/L���ܵ���65.3g/l������38.7g/L���ȱ�ת��34U/L���Ȳ�ת��ø38U/L��B��������ǰ��121.0ng/L�����Ƶ���I <0.010ng/ml��Ѫͼ����1���鱨�棺Ѫ�쵰��116g/L��������ϸ��68.6%���ܰ�ϸ���ٷֱ�19.8%���ǻ�Ѫ�쵰��5.6%����Һ��飺�ף�2+��������Ѫ��2+������ϸ����-�����ټ�(����������,�����2(����+���),�����Ѫ)���鱨�棺�����Ѫ �����ԡ��ز�CT��������Ҳ������ǻ��Һ��ͼ1����
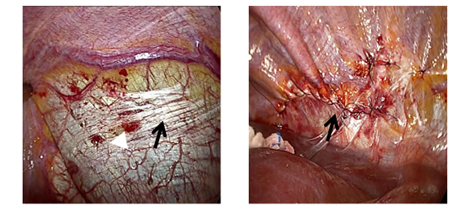
��Ժ��������ǻ���̳�Һ�����������ɫ��ǻ��Һ����ˮ�ܵ���3.4g/L��������28.77mmol/L��LDH 29U/L��ADA 7.8U/L����ˮ�к�ϸ��53*10^6/L����ˮ�к�ϸ��24*10^6/L����ǻע���Ǽ���������������ɫ��ˮ�������ظ������ܡ��������Ƹε���Ƽ�����ƻ����ȫ���������и�ǻ������������+��ǻ̽������ȡ����3cm�����пڡ�����5cm����ֱ����ࡢ��ͻ��3cm�����Ҳ����Ե��Ҹǰ�߽����ĸ��пڣ�����̽���Ҳ�������λ�������Dz���Եδ�������ƿף��α���Ե��������λҲδ�������ƿڣ����������ඥԵ����̽��ʱ���־ֲ���ϸС���ƣ�������ֲ����������ţ��ֲ��ɼ����������˶��������������������ط������ʾֲ������ظ������������Է��������Ʋ�λ��ϼ�������ϣ���Ϻ�δ����Ѫ��Ѫ���γɣ���ϸ̽�������Ҳ�����δ�������ƿڣ�ͼ2����
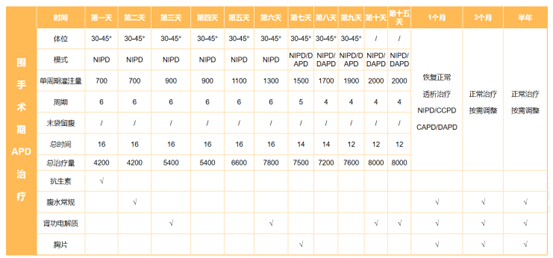
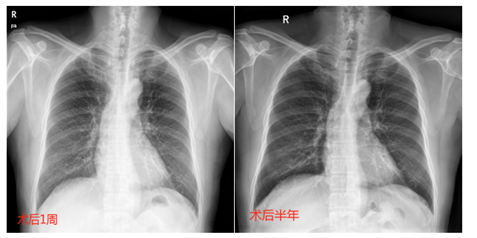
����1-3�죬������λAPD���ƣ�������700-800ml��ĩ�θɸ�������4-5�����λAPD���ƣ�������1000ml������6-9�����λCAPD���ƣ�������1200ml������10-14�����λCAPD���ƣ�������1500ml��ͼ3��������10�컼�߿�����Ժ�������Ӽ��и�Ĥ�����ƣ����������������������δ�ٳ�Ժ�ظ���֢״��ͼ4����
�ظ����Ǹ�Ĥ���ټ������صIJ���֢֮һ���ظ�������ʱ���CAPD��ʼ��1�쵽8�겻��[1]��Edwards��Unger��1967���״α�����PD������ظ��������˷�����1.6����6����Ů�Զ������ԣ�����ԼΪ2��1[2]���ձ�һ�����161�����ĵĴ��Ͷ������о��У�3195����������1.6%����������ǻ��ˮ������88%�������Ҳ�[1]���ظ������γɲ���Ӱ����Ч����������Ӱ�컼�ߵĺ���ѭ�����ܣ�����Σ����������Ĥ�������ظ����ķ��������в���ȫ��ȷ�����������������Ա�������ڽ���ȱ�ݣ���Ĥ���������ظ�ǻ��ѹ��ϴ��¸�ǻ��Һ��ͨ������������������ǻ�����ڸ�Ĥ�����������������ˣ��γ�С���ڣ�����ʱ�����ƣ���������������������ʷ����ǻ��Ⱦ�����ص�������ճ�������γɣ��۴�������������[3]��
�ظ�������������ڸ�Ĥ���ڼ�ͨ������ֵ���֢״���粻ͬ�̶ȵĺ������Ѽ���Ĥ�������½�����ǻ��Һ��������Ũ�����Ը���Ѫ���dz�������ظ����ļ�㷽�����ظ������õ�����ֶΰ����Ǽ������顢��Ĥ��Ӱ�������������ӷ��������ϲ�����/������ϲ�ɨ�裨SPECT/CT����ȷ���ظ�������ѡӰ��ѧ��飬��ʵʱ�۲������ʾ�ټ��ľۼ��������������ȱ����о�ȷ��λ[4]���������о�����������ݼ�����Ͻ�����ӫ���������ϰ����ظ������ڵĸ�Ĥ����ز���֢�������DZ���ٴ���ֵ[5]��
�ظ�����������Ҫ��Ϊ���������ƺ��������ƣ������ķ��������ư��������ĸ�Ĥ����ʽ����Ҫ��ȡС������Ъ�Ը�Ĥ������ΪѪҺ�����ƣ��ٲ��ֿɿ�����Ĥǻ��ѧճ�������������ư�������������������������ǻ��������ǻ������[6]����ͳ�����������ػ����������˴ָ������������Ӹ�Ⱦ���գ��ñ��������������������ٸ�����ս��Ŀǰ�����������ѳ�Ϊ�������Ʒ�ʽ������ǻ������ǻ����ѡ���Դ������顣1996�꣬�״α�������ǻ��������VATS�������ظ��������ƣ���21��ȷ�ﲡ���гɹ��ʴﵽ89%��Ȼ����VATS����28%�IJ���δ�ܼ�����������Щ������������Ч�ʽ�Ϊ38%[7]��ֵ��ע����ǣ��ߴ�50%���ظ���������VATS������δ�ܼ���������������������ȷ�Եı�Ҫ�ԡ����������飬VATS���ϸ�ǻ���������ظ�������ѡ����������������Ч��������Ч�ʡ������ױ�����ͬ�����������Ը�ǻ�����ڲ�����ʽΪ���������չ���٣��������˻������з��ռ�����֢[8]��
�봫ͳ����������ȣ���ǻ���������Ƹ�Ĥ�������ظ��������������ƣ��ٴ���С���п�С�����г�Ѫ���٣�������ʹ�ᣬ�ָ��죻�ڸ�ǻ����Ұ��������ȫ��̽�鸹ǻ��ȷ�ҵ�����λ�ã���������ɹ��ʣ��۲��������ɶ����ڽ���ϸ�·�ϻ�����������֯���ˣ�������֢�٣��пڸ�Ⱦ����ǻճ���ȷ����ʵ͡�����ǻ����ȣ���ǻ����������������ױ����֣�����ǻ�������ڳ���С��״�����ױ����֡���ǻ�������ظ�������ʸ��ߣ����Է���ϸС���ڣ��Լ����ⲿλ�����ڣ���������Ե����������ƿڵȣ���������Ŀǰ10�������ڸ�ǻ���¾����������¡�ж�����϶�����ܣ���ǻ�����ijɹ���Ϊ100%��
�������������ڽ��ܳ����Ը�Ĥ�����ߣ��ظ�������Ƹ�Ԥ�Ȱ�ȫ�����ٴ��洦��Ȼ�������������о�ȷ��λ��������λ�ã���������Ȼ�ܸߡ�����Ϊֹ���ü����Ĺ��������ϵ�ͳһ�����ٴ�����Ҳ��Ϊ���ޡ����ڸ�ǻ���������ȷ�Ը���������С�����ƣ��ü����ܹ�ʵ�ֿ��ӻ��ظ��������ƣ�����Ϊ��ȫ����Ч������һ�߸�Ԥ��ʩ�����ھ�ȷ���������������գ��ɼ��ٶ�����ʽת�����������ƻ�������������
�����
[1] Nomoto Y, Suga T, Nakajima K, Sakai H, Osawa G, Ota K, et al. Acute hydrothorax in continuous ambulatory peritoneal dialysis--a collaborative study of 161 centers. Am J Nephrol, 1989,9(5):363-367.
[2] Edwards S R, Unger A M. Acute hydrothorax---a new complication of peritoneal dialysis. JAMA, 1967,199(11):853-855.
[3] Manabe T, Ono K, Oka S, Kawamura Y, Osaki T. A case of pleuroperitoneal communication in which establishing a laparoscopic pneumoperitoneum was useful for the detection of a fistula. Surg Case Rep, 2021,7(1):64.
[4] Rojas-Rojas M M, Camilo P, Gonzalo U, Bernal P. SPECT/CT in Pleuroperitoneal Fistula Associated With Peritoneal Dialysis. Clin Nucl Med, 2023,48(5):e219-e220.
[5] Zhang Y, Yan G, Han F, Yang L, Shu J, Liu L, et al. Application of indocyanine green and near-infrared fluorescence imaging for the assessment of peritoneal dialysis-related complications. Photodiagnosis Photodyn Ther, 2022,39:102881.
[6] Wang L, Liu J, Wang Y, Zhu L, Hu J. Minimally invasive surgery for pleuroperitoneal communication complicating peritoneal dialysis. Int Urol Nephrol, 2023,55(12):3189-3195.
[7] Di Bisceglie M, Paladini P, Voltolini L, Garosi G, Ghiribelli C, Di Paolo N, et al. Videothoracoscopic obliteration of pleuroperitoneal fistula in continuous peritoneal dialysis. Ann Thorac Surg, 1996,62(5):1509-1510.
[8] Hashimoto T, Osaki T, Oka S, Fujikawa T. Thoracoscopic and laparoscopic approach for pleuroperitoneal communication under peritoneal dialysis: a report of four cases. Surg Case Rep, 2023,9(1):55.






